【艾滋病】
拼译:acguired immunodefiency syndrone
艾滋病AIDS由免疫缺陷病毒(HIV)感染导致人体防御机能缺陷(尤其是细胞介导的免疫机能缺陷),而使人体易于发生机会性感染和肿瘤的临床综合征。自1981年首例报告获得性免疫缺陷综合征至今,全世界报告的病例已达40多万。本病呈全球流行趋势,疫情仍在发展,估计全世界已有800万~1000万成人及100万儿童感染HIV,到21世纪本病仍是一个主要的公共卫生问题。由于感染HIV后可持续终生,感染后10年内约半数患者发展为AIDS,且病人一旦确诊,平均存活期约1年,80%以上病人于3年内死亡,因而引起医学界的普遍关注。
1978年发现1种或1组疾病,患者表现为卡波济氏肉瘤、卡氏肺囊虫肺炎及其他条件致病菌感染,与特异性细胞免疫缺陷有关,被称之为AIDS。1983年法国巴斯德研究所Montagmier报道,从1名AIDS患者的淋巴结活检培养中分离到1株C型RNA病毒,命名为LAV。1984年Gallo等从AIDS患者体内分离到人T细胞淋巴瘤白血病病毒-Ⅲ(HTLV-Ⅲ),经病毒学与血清学证明与LAV为同一病毒,血清学检测显示88%的AIDS患者血清中存在抗HTLV-Ⅲ抗体。1986年7月由WHO正式命名为HIV-1。这一研究结果为AIDS的病因、诊断、治疗及预后研究提供了实验依据。1984年Popovic等从西非患者体内分离到能引起AIDS的第2种逆转录病毒,其后由WHO命名为HIV-2。80年代末期,从1对患AIDS的喀麦隆夫妇体内又分离出HIV的新亚型,其许多生物学特征不同于HIV-1和HIV-2。现已知,HIV感染后有各种临床表现,可从无症状感染到威胁生命的癌肿和机会性感染。感染HIV不久, 辅助T细胞就可以从原来的正常值约1000/mm3按每年减少40~80/mm3的速度递降,进行性的免疫系统破坏可导致全身淋巴结肿大、腹泻、体重减轻和口腔念珠菌病以及其他机会性感染。HIV是一种逆转录病毒,分核心和外壳两部分,核心中含RNA和逆转录酶。该病毒的主要基因有gag基因(核心基因)、pol基因(逆转录基因)和env基因(外壳基因)。其多种蛋白成分已被识别,如gp120是病毒的主要外壳糖蛋白,与HIV感染形成有关;碱性P15蛋白(核酸结合蛋白)位于HIV的壳核,P24蛋白(主要核心蛋白)代表HIV的核心外壳成分,P17/P19蛋白覆盖于病毒外壳的内表面。gp41为病毒外壳的跨膜糖蛋白,这些蛋白质作为抗原可使机体产生相应的抗体,其中以P24和gp41最有诊断意义。HIV感染的基本特征是
辅助T细胞就可以从原来的正常值约1000/mm3按每年减少40~80/mm3的速度递降,进行性的免疫系统破坏可导致全身淋巴结肿大、腹泻、体重减轻和口腔念珠菌病以及其他机会性感染。HIV是一种逆转录病毒,分核心和外壳两部分,核心中含RNA和逆转录酶。该病毒的主要基因有gag基因(核心基因)、pol基因(逆转录基因)和env基因(外壳基因)。其多种蛋白成分已被识别,如gp120是病毒的主要外壳糖蛋白,与HIV感染形成有关;碱性P15蛋白(核酸结合蛋白)位于HIV的壳核,P24蛋白(主要核心蛋白)代表HIV的核心外壳成分,P17/P19蛋白覆盖于病毒外壳的内表面。gp41为病毒外壳的跨膜糖蛋白,这些蛋白质作为抗原可使机体产生相应的抗体,其中以P24和gp41最有诊断意义。HIV感染的基本特征是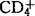 细胞亚群的耗竭。已知
细胞亚群的耗竭。已知 细胞表面的CD4分子与HIV外壳糖蛋白gp120有高度亲和力,两者结合使
细胞表面的CD4分子与HIV外壳糖蛋白gp120有高度亲和力,两者结合使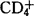 细胞发生吞噬作用,HIV进入细胞内发生感染。HIV感染后其RNA经逆转录成DNA,并整合到感染细胞的染色体中,因此体内很少发现游离病毒。受感染的细胞可逃避体内的免疫监视,成为HIV良好的储存场所。病毒于细胞内经过一段长潜伏期后才发生表达,随着HIV的复制,
细胞发生吞噬作用,HIV进入细胞内发生感染。HIV感染后其RNA经逆转录成DNA,并整合到感染细胞的染色体中,因此体内很少发现游离病毒。受感染的细胞可逃避体内的免疫监视,成为HIV良好的储存场所。病毒于细胞内经过一段长潜伏期后才发生表达,随着HIV的复制,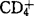 细胞被杀伤,由于
细胞被杀伤,由于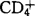 淋巴细胞处于免疫应答的核心地位,即使细胞群选择性耗竭也可导致严重的免疫缺陷。但HIV的细胞致病作用机理尚不清楚。HIV主要通过3种途径传播:性接触为主要传播方式,美国AIDS患者中,男性同性恋占79%,一些第三世界国家,异性间性接触是传播的主要方式;血液传播是本病的另一种主要传播方式,静脉药瘾者共用针头在传播本病中起主要作用,美国静脉药瘾患者占总病人的25%,有17%患者静脉用药为唯一危险因素,受血者发病率并不太高,约每10万受血者有1人发病;母婴传播是婴幼儿感染的主要途径,血清AIDS抗体阳性的母亲,其子女中有30%~60%受感染。目前诊断HIV感染最常用的方法是检测HIV感染者通过体液免疫反应产生的对HIV特异性抗体,不仅能检测整个HIV抗体和进一步识别为何种抗体应答,还能分别检测HIV-1和HIV-2抗体,检测方法也逐步做到快速、简便、精确。推荐用于诊断HIV感染的方法主要为ELISA和Western印迹法(WB)两者结合;ELISA是用于筛选HIV感染患者的标准诊断试验,如得到阳性结果,必须重复试验。两次结果阳性再用特异性更高的WB作确认试验。近年来,利用细菌和哺乳动物体系已合成重组的病毒蛋白,并用于HIV抗体检测,其检测早期感染较ELASA更为敏感,且比WB在诊断HIV-1的早期感染有较高的敏感性。从患者的体液或组织中分离出HIV是确定HIV的直接证据,可从多种临床标本中分离出HIV,但由于技术上的困难且目前所使用的标本尚不统一,难以用于实验室诊断。用同位素标记的HIV RNA探针,通过杂交技术可检测外周血白细胞中HIV核酸,但此法尚不够敏感。另外,用双抗原夹心ELASA检测血清或其他体液中HIV抗原可作为感染的早期诊断及药物疗效的考核依据。对ELASA结果阳性但WB未确定的患者还可用聚合酶链反应技术(PCR)检测出极微量的HIVDNA。HIV感染目前尚无特效的治疗药物。临床抗HIV药物大体上可分为3类:(1)抗转录病毒的药物即AZT及其同类药物(核苷药物)最有希望,现已有60多种,这类药物通过与逆转录酶结合或者作逆转录酶的替代作用物发挥抑制病毒复制的作用。近年来对双脱氧胞苷(ddc)和双脱氧肌苷(ddI)的临床应用研究表明,它们能抑制病毒的P24抗原,并使
淋巴细胞处于免疫应答的核心地位,即使细胞群选择性耗竭也可导致严重的免疫缺陷。但HIV的细胞致病作用机理尚不清楚。HIV主要通过3种途径传播:性接触为主要传播方式,美国AIDS患者中,男性同性恋占79%,一些第三世界国家,异性间性接触是传播的主要方式;血液传播是本病的另一种主要传播方式,静脉药瘾者共用针头在传播本病中起主要作用,美国静脉药瘾患者占总病人的25%,有17%患者静脉用药为唯一危险因素,受血者发病率并不太高,约每10万受血者有1人发病;母婴传播是婴幼儿感染的主要途径,血清AIDS抗体阳性的母亲,其子女中有30%~60%受感染。目前诊断HIV感染最常用的方法是检测HIV感染者通过体液免疫反应产生的对HIV特异性抗体,不仅能检测整个HIV抗体和进一步识别为何种抗体应答,还能分别检测HIV-1和HIV-2抗体,检测方法也逐步做到快速、简便、精确。推荐用于诊断HIV感染的方法主要为ELISA和Western印迹法(WB)两者结合;ELISA是用于筛选HIV感染患者的标准诊断试验,如得到阳性结果,必须重复试验。两次结果阳性再用特异性更高的WB作确认试验。近年来,利用细菌和哺乳动物体系已合成重组的病毒蛋白,并用于HIV抗体检测,其检测早期感染较ELASA更为敏感,且比WB在诊断HIV-1的早期感染有较高的敏感性。从患者的体液或组织中分离出HIV是确定HIV的直接证据,可从多种临床标本中分离出HIV,但由于技术上的困难且目前所使用的标本尚不统一,难以用于实验室诊断。用同位素标记的HIV RNA探针,通过杂交技术可检测外周血白细胞中HIV核酸,但此法尚不够敏感。另外,用双抗原夹心ELASA检测血清或其他体液中HIV抗原可作为感染的早期诊断及药物疗效的考核依据。对ELASA结果阳性但WB未确定的患者还可用聚合酶链反应技术(PCR)检测出极微量的HIVDNA。HIV感染目前尚无特效的治疗药物。临床抗HIV药物大体上可分为3类:(1)抗转录病毒的药物即AZT及其同类药物(核苷药物)最有希望,现已有60多种,这类药物通过与逆转录酶结合或者作逆转录酶的替代作用物发挥抑制病毒复制的作用。近年来对双脱氧胞苷(ddc)和双脱氧肌苷(ddI)的临床应用研究表明,它们能抑制病毒的P24抗原,并使 细胞绝对计数增加。除AZT和IFN-2联合应用外,AZT与ddc或ddI联合治疗正在研究中,预期ddc或ddI与IFN-2联合应用也较有前途。(2)抑制HIV与宿主细胞结合及穿入的药物。已证明可溶性游离CD4能有效阻止
细胞绝对计数增加。除AZT和IFN-2联合应用外,AZT与ddc或ddI联合治疗正在研究中,预期ddc或ddI与IFN-2联合应用也较有前途。(2)抑制HIV与宿主细胞结合及穿入的药物。已证明可溶性游离CD4能有效阻止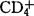 细胞与HIV结合,但其分子量大,在体内易裂解失活。N-甲氧甲酰-多苯丙氨酸甲酯具有CD4同样的生物活性,其分子量小,制备简单,不易被裂解,有希望应用于临床。另外,用基因工程方法制备的重组可溶性CD4也可降低HIV感染者的血清P24蛋白,但CD4是一种多肽,机体可产生抗外源性CD4的抗体,引起交叉抗体免疫反应,限制了本类药物的应用。(3)抑制HIV调节基因的药物研究刚刚起步,许多细节问题尚待解决。由于AIDS的治疗存在不少困难,预防HIV感染特别重要。目前本病的预防工作主要限于加强疾病的监测和做好卫生宣教工作,疫苗的研究发展缓慢。HIV灭活疫苗和减毒活疫苗的安全性尚不能肯定,较少有临床应用价值。HIV包膜糖蛋白疫苗能刺激机体产生中和抗体,且能活化机体的细胞毒性T细胞,较有发展前途。MicroGenesys等采用重组体的方法研制gp160疫苗,已被批准进行人体试验;另外不少学者也正在探讨重组gp120,这类疫苗的研制可望有所突破。HIV的细胞致病作用机理、HIV感染发病与否的真正原因以及对于疾病进展可能具有的辅助作用的某些因素仍在探讨中;现在还不能肯定抗病毒药物能否预防或减少无症状HIV感染者的发病。另外,具有不同程度的选择性、适宜导向不同药物的生物靶向法已试用于治疗HIV感染者,预期在不久的将来会达到高效的治疗目的。相信随着分子生物学及免疫学的不断进步,HIV疫苗将问世,人类终将战胜HIV感染。【参考文献】:1 Friedland G H,et al. N Engl J Med,1987,317(18):11252 Wilber J C. Clinics in Lab Med ,1987,7:7773 Seale J R. Pathogernesis and eransmission of AIDS Vec Rec, 1987,120(9):4544 Gelderblom H R,et al. J Gen Viro,11988,69:2455.5 Siliciano R F,et.al. Cell, 1988,54(4) : 561.6 Richman D D. Znfec Dis Clin North Am,1988,2(2) :3977 Knobler R M. Dermatol Clin,1989;7(2) :369.8 Freedman D,et al. Acquired immunodeficiency Syndrone Ir Med. J1989,82(3) ,481.9 Groopman J E. Rew Znfect Dis. ,1990,12(5) :908.10 Koff W E. The Prospects for AZDS Vaccines Hoap Pract. , 1991,256(4):99
细胞与HIV结合,但其分子量大,在体内易裂解失活。N-甲氧甲酰-多苯丙氨酸甲酯具有CD4同样的生物活性,其分子量小,制备简单,不易被裂解,有希望应用于临床。另外,用基因工程方法制备的重组可溶性CD4也可降低HIV感染者的血清P24蛋白,但CD4是一种多肽,机体可产生抗外源性CD4的抗体,引起交叉抗体免疫反应,限制了本类药物的应用。(3)抑制HIV调节基因的药物研究刚刚起步,许多细节问题尚待解决。由于AIDS的治疗存在不少困难,预防HIV感染特别重要。目前本病的预防工作主要限于加强疾病的监测和做好卫生宣教工作,疫苗的研究发展缓慢。HIV灭活疫苗和减毒活疫苗的安全性尚不能肯定,较少有临床应用价值。HIV包膜糖蛋白疫苗能刺激机体产生中和抗体,且能活化机体的细胞毒性T细胞,较有发展前途。MicroGenesys等采用重组体的方法研制gp160疫苗,已被批准进行人体试验;另外不少学者也正在探讨重组gp120,这类疫苗的研制可望有所突破。HIV的细胞致病作用机理、HIV感染发病与否的真正原因以及对于疾病进展可能具有的辅助作用的某些因素仍在探讨中;现在还不能肯定抗病毒药物能否预防或减少无症状HIV感染者的发病。另外,具有不同程度的选择性、适宜导向不同药物的生物靶向法已试用于治疗HIV感染者,预期在不久的将来会达到高效的治疗目的。相信随着分子生物学及免疫学的不断进步,HIV疫苗将问世,人类终将战胜HIV感染。【参考文献】:1 Friedland G H,et al. N Engl J Med,1987,317(18):11252 Wilber J C. Clinics in Lab Med ,1987,7:7773 Seale J R. Pathogernesis and eransmission of AIDS Vec Rec, 1987,120(9):4544 Gelderblom H R,et al. J Gen Viro,11988,69:2455.5 Siliciano R F,et.al. Cell, 1988,54(4) : 561.6 Richman D D. Znfec Dis Clin North Am,1988,2(2) :3977 Knobler R M. Dermatol Clin,1989;7(2) :369.8 Freedman D,et al. Acquired immunodeficiency Syndrone Ir Med. J1989,82(3) ,481.9 Groopman J E. Rew Znfect Dis. ,1990,12(5) :908.10 Koff W E. The Prospects for AZDS Vaccines Hoap Pract. , 1991,256(4):99(安徽医科大学第一附属医院李旭副教授、余鑫之教授撰)